|
ГЛАВА 61. СИНДРОМ МАЛЬАБСОРБЦИИ
(НАРУШЕНИЯ ВСАСЫВАНИЯ) И НАРУШЕНИЕ ПЕРЕВАРИВАЮЩЕЙ СПОСОБНОСТИ ЖЕЛУДОЧНО-КИШЕЧНОГО
ТРАКТА
1. Как всасываются сахара
(крахмал), жиры и белки?
Крахмал расщепляется ферментом
амилазой, вырабатывающейся в слюнных железах и поджелудочной железе, на
молекулы глюкозы и остаточные декстрины. Диса-хариды (сахароза, лактоза
и пр.) и остаточные декстрины расщепляются дисахарида-зой на поверхности
слизистой оболочки тонкой кишки на простые сахара и затем всасываются.
Белок денатурируется в желудке с помощью соляной кислоты, а его начальное
расщепление осуществляется пепсинами. Протеолиз завершается в тонкой кишке
с помощью протеаз поджелудочной железы (трипсина, химотрипсина,
карбок-сипептидазы) и кишечных пептидаз, расположенных на поверхности слизистой
оболочки тонкой кишки. Диетический жир обычно поступает в организм в виде
триг-лицеридов, которые расщепляются липазой поджелудочной железы в присутствии
колипазы и желчных солей на две свободные жирные кислоты и один моноглицерид.
В таком виде они всасываются, затем вновь соединяются вместе в энтероцитах
и далее транспортируются в форме хиломикронов. Небольшую роль в переваривании
ли-пидов играют и липаза слюнных желез, и желудочная липаза.
2. Имеются ли какие-либо
специфические участки кишки, в которых происходит всасывание строго определенных
питательных веществ?
Да, имеются. Железо, например,
всасывается в проксимальных отделах двенадцатиперстной кишки, в то время
как витамин В12 и желчные соли — только в подвздошной кишке.
3. На основании каких
признаков и клинических симптомов можно заподозрить наличие у пациента
синдрома мальабсорбции (нарушения всасывания питательных веществ)?
К классическим признакам
синдрома мальабсорбции относятся похудание и диарея; при этом в кале часто
обнаруживаются следы жира или кал прилипает к поверхности унитаза. Однако
у различных пациентов степень диареи неодинакова, а похудание может быть
поздним симптомом заболевания. Кроме того, имеются признаки витаминной
недостаточности, которые всегда сопровождают синдром мальабсорбции или
нарушение переваривающей способности кишки. К таким признакам относятся
поперечная исчерченность ногтевых пластинок, образование кровоподтеков
или частые кровотечения, фолликулярный гиперкератоз, гемералопия (ночная
слепота), хейлоз, глоссит, снижение вкуса или обоняния, кровоточивость
десен, деменция, периферическая нейропатия, утрата позиционного чувства
или чувства вибрации, тетания, боли в костях, аменорея, увеличение околоушных
слюнных желез, отеки и плохое заживление ран. Повышенное газообразование
в кишке и вздутие живота также нередко встречаются у пациентов с различными
типами синдрома мальабсорбции, однако это неспецифические признаки. Повышенная
утомляемость, сопутствующая синдрому мальабсорбции, также является неспецифическим
симптомом.
4. Какие биохимические показатели позволяют
заподозрить развитие синдрома мальабсорбции?
Заподозрить наличие синдрома
мальабсорбции позволяют следующие лабораторные показатели: ненормальное
количество клеточных элементов крови, анемия, увеличенное протромбиновое
время, повышение концентрации щелочной фосфатазы, гипокалиемия, гипокальциемия,
гипомагниемия, гипофосфатемия, гипоальбуминемия, гипотриглицеридемия и
гипохолестеринемия. К сожалению, многие из этих показателей могут изменяться
не только при синдроме мальабсорбции, но и при многих других патологических
состояниях, а также они могут отсутствовать или быть не замечены на ранних
стадиях развития синдрома мальабсорбции. Более специфическими и потенциально
более чувствительными исследованиями являются определение в крови содержания
солей фолиевой кислоты, витамина В12, железа, каротина, иммуноглобулинов
или некоторых специфических витаминов.
5. Какое значение имеют рентгенографические
исследования в диагностике синдрома мальабсорбции?
Рентгенография имеет ограниченное
значение в выявлении причин развития синдрома мальабсорбции, но нередко
она приносит большую пользу. При обзорной рентгенографии органов
брюшной полости можно обнаружить кальциноз поджелудочной железы, что позволяет
предположить наличие хронического панкреатита, или так называемые зоны
Лусера (Looser), в лонной и подвздошных костях, которые являются очагами
остеомаляции. При исследовании верхних отделов желудочно-кишечного тракта
с бариевой взвесью можно обнаружить участки скопления рентгено-контрастного
вещества, являющиеся характерным признаком увеличения количества жидкости
в тонкой кишке, что, в свою очередь, может быть связано с синдромом мальабсорбции.
Однако в последнее время эти рентгенологические находки встречаются все
реже, поскольку рентгенологи предпочитают пользоваться более новой формой
бария, которая не разрушается с такой легкостью, как бария сульфат. Хотя
при традиционном осмотре тонкой кишки можно обнаружить патологические складки
слизистой оболочки, которые позволяют предположить причину развития синдрома
мальабсорбции, высокая тонкокишечная клизма является значительно более
точным методом выявления различных, даже очень небольших патологических
изменений со стороны слизистой оболочки тонкой кишки. В норме обычно имеются
от двух до четырех складок слизистой оболочки на дюйм (2,4 см), и ширина
их составляет не более 2 мм. Небольшие (до 2-3 мм) узелки на поверхности
слизистой оболочки позволяют предположить либо кишечную лимфангиэктазию,
либо болезнь Уиппла. Кроме выявления изменений рисунка складок слизистой
оболочки кишки, тонкокишечная клизма позволяет обнаружить патологические
изменения, которые могут приводить к избыточному разрастанию бактерий,
например дивертикулов, отключенных петель и стаза кишечного содержимого.
При рентгенологическом исследовании тонкой кишки можно также выявить признаки
болезни Крона. Компьютерное сканирование выявляет расширение петель
тонкой кишки и распространение патологического процесса на брыжейку кишки
или забрюшинное пространство.
6. Как проводится биопсия тонкой кишки
при диагностике синдрома мальабсорбции?
В настоящее время самым простым,
качественным и наиболее надежным способом выполнения биопсии слизистой
оболочки тонкой кишки является использование лечебных эндоскопов и специальных
биопсийных щипцов. Полученную ткань можно исследовать на наличие и концентрацию
ферментов, расположенных на поверхности слизистой оболочки кишки (на щеточной
каемке) (лактазы, сукразы-изомальтазы, трехалазы), а также проводить гистологическое
исследование препарата. Некоторым ограничением для осуществления биопсии
тонкой кишки является тот факт, что не все заболевания, приводящие к развитию
синдрома мальабсорбции, имеют характерные гистологические проявления, а
многие из них приводят к очаговым поражениям кишки. К заболеваниям с диффузным
поражением слизистой оболочки кишки и характерными гистологическими проявлениями
относятся болезнь Уиппла, агамма-глобулинемия и абеталипопротеинемия (акантоцитоз).
К заболеваниям, при которых имеются патологические изменения слизистой
оболочки кишки, но при этом невозможно выполнить их гистологическую верификацию,
относятся глютеиновая болезнь, тропический синдром мальабсорбции (тропическая
спру) и избыточное разрастание микрофлоры кишки. Лимфома, эозинофильный
гастроэнтерит, мастоцитоз, лимфангиэктазия, амилоидоз и болезнь Крона имеют
характерные гистологические проявления, однако все эти заболевания имеют
очаговое распределение, поэтому могут быть пропущены при биопсии. При тяжелых
нарушениях процесса переваривания белков в слизистой оболочке тонкой кишки
может развиваться выравнивание (уплощение) ворсинок. Такие находки могут
быть неверно интерпретированы как причина возникновения нарушений питания,
и попытки проведения энтерального кормления при этом могут быть в значительной
степени затруднены вследствие синдрома мальабсорбции. Биопсия слизистой
оболочки тонкой кишки показана в тех случаях, когда имеются различные отклонения
при рентгенографических исследованиях или выявленные лабораторные изменения
свидетельствуют в пользу поражения слизистой оболочки тонкой кишки.
7. Почему у пациентов с недостаточностью
лактазы развиваются симптомы со стороны желудочно-кишечного тракта?
Недостаток лактазы на поверхности
слизистой оболочки тонкой кишки приводит к тому, что не происходит расщепление
(гидролиз) лактозы на глюкозу и галактозу, которые, в отличие от лактозы,
могут всасываться слизистой оболочкой тонкой кишки. Таким образом, нерасщепленная
лактоза переходит в толстую кишку, где она расщепляется под воздействием
ферментов бактерий, в результате чего образуются жирные кислоты, метан,
водород и углекислый газ. Все эти образующиеся вещества вызывают симптомы
нарушения переваривания лактозы, например урчание в животе, вздутие живота,
метеоризм, дискомфорт в животе и диарею.
8. Какие другие сахара могут вызывать
различные изменения в организме вследствие нарушения их расщепления и всасывания
в проксимальных отделах желудочно-кишечного тракта?
Сахароза состоит из
фруктозы и глюкозы. Достаточно редко встречающееся состояние, обусловленное
врожденным отсутствием сукразы (или сахаразы), приводит к возникновению
симптомокомплекса, напоминающего таковой при недостаточности лактазы. Всасывание
фруктозы облегчается в тех случаях, когда оно происходит вместе
с всасыванием глюкозы при расщеплении сахарозы. Однако когда фруктоза попадает
на щеточную каемку слизистой оболочки кишки в виде моносахарида, ее всасывание
осуществляется намного медленнее. Следовательно, употребление в пищу больших
количеств продуктов с высоким содержанием фруктозы (груш, инжира, чернослива,
винограда, безалкогольных напитков) может приводить к возникновению симптомов,
связанных с расщеплением неабсорбированной глюкозы в толстой кишке.
Сорбитол, который
имеется в некоторых плодах (грушах, черносливе), а также используется для
придания сладкого вкуса различным продуктам без сахара, может также вызывать
развитие клинических симптомов при его расщеплении в толстой кишке. Стакиоза
и раффиноза — неперевариваемые олигосахариды, найденные в бобах. Нарушение
всасывания части крахмала, содержащегося в пшенице и других зерновых культурах,
вследствие взаимодействия с клетчаткой или белком зерна, при питании этими
продуктами может вызывать симптомы повышенного газообразования в кишке,
вздутие живота и диарею. Клиническое значение всех этих типов нарушений
всасывания состоит в том, что их можно перепутать с синдромом раздраженной
кишки.
9. Какая клиническая картина
позволяет заподозрить наличие энтеропатии с потерей белка? Как ее можно
диагностировать?
Избыточные потери белка из
желудочно-кишечного тракта возникают при многих заболеваниях, но две главные
причины — это закупорка лимфатических путей кишки и разрушение барьера
энтероцитов. К заболеваниям, которые могут привести к развитию энтеропатии
с потерей белка, относятся врожденные лимфангиэктазии, лим-фома, саркоидоз,
туберкулез, правожелудочковая недостаточность или сдавливающий перикардит,
болезнь Уиппла, болезнь Крона, болезнь Менетрие (Menetrier), эози-нофильный
гастроэнтерит, волчанка, спру и некоторые паразитарные заболевания. У пациентов
с такой энтеропатией обычно имеется выраженная гипоальбуминемия с развитием
отеков и, возможно, даже асцита. При этом может также снижаться концентрация
других сывороточных белков (фибриногена, а,-антитрипсина и гамма-глобулинов).
Раньше диагноз энтеропатии
с потерей белка ставился с помощью измерения уровня радиоактивности кала
после введения пациенту белка, меченного 51Сr или 125I.
В настоящее время такой диагноз устанавливается измерением клиренса агантитрипси-на
в кале. Для этого измеряется содержание а1-aнтитрипсина как
в суточном кале, так и в крови, и первый показатель делится на второй.
Клиренс а1-антитрипсина должен быть меньше 13 мл в сутки (содержание
a1-aнтитрипсина в кале X суточный объем кала / концентрацию
а1-антитрипсина в сыворотке крови).
10. Как для выявления
причин развития синдрома мальабсорбции можно использовать тест Шиллинга?
Если при проведении стандартного
теста Шиллинга получены какие-либо отклонения, то это означает, что:
1. У пациента имеется недостаточность
внутреннего фактора, который необходим для всасывания витамина В12
(цианокобаламина) в подвздошной кишке (пернициоз-ная анемия).
2. У пациента имеется недостаточность
ферментов поджелудочной железы для переваривания R-белка, который поступает
в желудок и с которым связан витамин В12 (цианокобаламин). R-белок
предотвращает всасывание витамина В12, и если этот белок не
расщепить и не освободить витамин В12, то витамин не сможет
связаться с внутренним фактором, который облегчает его всасывание в подвздошной
кишке.
3. У пациента имеется избыточное
количество бактерий в проксимальном отделе тонкой кишки, которые связывают
витамин В12 и используют его для своих собственных нужд.
4. У пациента имеется заболевание
подвздошной кишки, которое препятствует адекватному всасыванию витамина
В12.
Тест Шиллинга проводят различными
способами, чтобы определить, какое именно нарушение из вышеперечисленных
приводит к развитию синдрома мальабсорбции. Один из самых простых путей
— повторное проведение теста с использованием либо внутреннего фактора,
либо ферментов поджелудочной железы или после курса анти-биотикотерапии.
Для выяснения причин нарушения всасывания витамина Bt2 можно
проводить также двойной тест Шиллинга.
11. Как используется тест
с D-ксилозой для выяснения причин развития синдрома мальабсорбции?
Стандартный тест с D-ксилозой
используется для того, чтобы определить, имеются ли у пациента дефекты
всасывающей поверхности слизистой оболочки тонкой кишки. Как и многие другие
моносахариды, D-ксилоза всасывается на щеточной каемке эпителия слизистой
оболочки. Однако D-ксилоза метаболизируется в кишке не полностью, поэтому
большая ее часть выделяется с мочой. После того как пациент принимает 5
или 25 г D-ксилозы, через 1 ч измеряется концентрация фермента в сыворотке
крови или в моче. Низкая концентрация D-ксилозы в сыворотке крови или в
моче предполагает наличие повреждений слизистой оболочки тонкой кишки,
которые приводят к нарушению всасывающей функции кишки. Однако в проксимальных
участках тонкой кишки происходит конкуренция бактерий с энтероцитами за
утилизацию D-ксилозы, и у пациентов с нарушением функции почек выделение
D-ксилозы с мочой происходит более медленно, чем при нормальной функции
почек. Это может вызывать затруднения в трактовке результатов теста.
12. Назовите четыре дыхательные
пробы, которые используются для диагностики
синдрома мальабсорбции.
Что с их помощью можно обнаружить? Триолеиновый дыхательный тест используется
для того, чтобы выявить нарушение всасывания жиров вне зависимости от причины.
Пациентам вводят 14С-триолеин и затем собирают выдыхаемый воздух.
Если всасывание триглицеридов не нарушено, то в выдыхаемом воздухе обнаруживается
14СО2 вследствие метаболизма меченого глицерина.
14С-В-ксилозный
тест может
использоваться для обнаружения избыточного разрастания бактерий в тонкой
кишке. Поскольку метаболизм D-ксилозы осуществляется в тонкой кишке также
благодаря избытку бактерий, у пациентов в выдыхаемом воздухе при этом обнаруживается
избыточное количество 14СО2.
Дыхательный тест с желчной
кислотой также используется для выявления избыточного разрастания бактерий
в тонкой кишке. Пациенту вводят 14С-гликохолевую кислоту и затем
собирают выдыхаемый воздух. Быстрое появление в выдыхаемом воздухе избыточного
количества 14СО2 указывает на наличие избыточного
разрастания бактерий в тонкой кишке, поскольку бактерии отщепляют 14С-глицин
от молекулы холевой кислоты, что приводит к всасыванию глицина и метаболизму
его до СО2. Позднее повышение содержания в выдыхаемом воздухе
ИСО2 указывает на быстрый транзит химуса в толстую
кишку или на заболевание подвздошной кишки. В норме через 5 ч после введения
14С-гликохолевой кислоты менее 5 % ее достигает толстой кишки
и там расщепляется бактериями.
При выполнении дыхательного
водородного теста для изучения некоторых функций желудочно-кишечного
тракта используются различные сахара (глюкоза, лактоза, лактулоза). После
того как пациент принимает сахар, собирается выдыхаемый воздух для выполнения
анализа на содержание в нем водорода (Н2). При использовании
сахара, подобного лактулозе, можно определить время прохождения химуса
по тонкой кишке, поскольку лактулоза в тонкой кишке не всасывается. Лактулоза
попадает в толстую кишку, где метаболизируется бактериями с образованием
водорода, который всасывается в толстой кишке и выделяется при дыхании.
Таким образом, время появления в выдыхаемом воздухе избыточного количества
водорода соответствует времени прохождения химуса по тонкой кишке. Если
врач для проведения дыхательного теста применяют лактозу, то в выдыхаемом
воздухе не должно повышаться содержание водорода, потому что вся лактоза
будет всасываться в тонкой кишке. Однако если у пациента имеется недостаточность
лактазы, то не вся лактоза будет всасываться в тонкой кишке. Часть лактозы
будет попадать в толстую кишку, где она метаболизируется бактериями с образованием
водорода. Если у пациента имеется избыточный рост бактерий в тонкой кишке,
то при приеме любого сахара будет наблюдаться раннее увеличение содержания
водорода в выдыхаемом воздухе, поскольку сахар метаболизируется бактериями
с образованием водорода, который в дальнейшем всасывается и выделяется
в выдыхаемом воздухе.
13. Можно ли использовать
какие-нибудь другие тесты для диагностики избыточного роста бактерий в
тонкой кишке?
Наилучший способ обнаружения
избыточного роста бактерий в тонкой кишке — бактериальный посев тонкокишечного
содержимого, который позволяет как установить количество бактерий, так
и выделить их конкретные виды. Этот тест имеет определенные недостатки,
которые связаны с техническими особенностями забора материала для исследования,
поскольку необходимо получить тонкокишечное содержимое, не загрязненное
примесями из желудка и полости рта. Более 105 бактериальных
тел в 1 мл жидкого содержимого проксимального отдела тонкой кишки считается
чрезмерным.
14. Что такое Chymex-тест?
Для чего он используется?
Для проведения Chymex-теста
применяется N-бензоил-L-тирозил-р-аминобензойная кислота (бентиромид).
Chymex-тест позволяет выявить недостаточность функций поджелудочной железы.
Связь между N-бензоил-I-тирозилом и р-аминобензойной кислотой (ПАБК) чувствительна
к химотрипсину. В виде целой молекулы бентиромид не может всасываться,
но при расщеплении его химотрипсином (протеолитическим ферментом поджелудочной
железы) ПАБК будет всасываться в тонкой кишке и выделяться с мочой в неизмененном
виде. Выделение более 50 % от введенного количества ПАБК в течение 6 ч
у пациентов с нормальной функцией почек указывает на хорошую функцию поджелудочной
железы. В течение 3 дней перед проведением Chymex-теста пациент не должен
принимать ацетоаминофен, тиазиды, сульфанила-миды, прокаинамид, хлорамфеникол,
лидокаин, бензокаин, фенацетин и использовать солнцезащитные вещества,
содержащие ПАБК, поскольку при этом будут получаться ложные результаты.
15. Какой из тестов должен
рассматриваться в качестве золотого стандарта для оценки функции поджелудочной
железы при синдроме мальабсорбции?
Секретиновый тест. Для его
выполнения пациенту заводится зонд в двенадцатиперстную кишку и аспирируется
ее содержимое после стимуляции поджелудочной железы с помощью внутривенного
введения секретина или секретина с холецистокинином. Полученное содержимое
двенадцатиперстной кишки подвергается исследованию. При этом определяются
его объем, содержание в нем бикарбонатов и ферментов. Если тест выполняется
правильно, т. е. зонд находится в двенадцатиперстной кишке и получено именно
дуоденальное содержимое, а также если тщательно проведен лабораторный анализ,
секретиновый тест является превосходным методом для точного количественного
определения экзокринной функции поджелудочной железы. С помощью этого метода
обнаруживаются даже незначительные нарушения функций поджелудочной железы,
которые не выявляются никакими другими (косвенными) методами.
16. Для чего проводится
исследование кала, собираемого в течение трех суток?
Исследование кала, собранного
в течение 72 ч, является традиционным тестом для выявления синдрома мальабсорбции,
особенно нарушения всасывания жиров. Этот тест позволяет обнаружить наличие
синдрома мальабсорбции, но не его причину. При проведении этого теста пациент
должен принимать приблизительно 100 г жира в сутки. Для повышения точности
исследования предпочтительно, чтобы пациент находился на такой диете в
течение нескольких дней перед началом сбора кала. Несоблюдение этого условия
является одной из главных причин неточности получаемых результатов. При
нормальном пищеварении, если пациент в сутки с едой получает 100 г жира,
суточное содержание жира в кале составляет менее 7 г.
17. Играют ли лекарственные
препараты какую-либо роль в развитии синдрома мальабсорбции, и каков при
этом механизм его возникновения?
Многие лекарственные препараты
влияют на всасывающую функцию тонкой кишки, хотя некоторые из них приводят
к специфическому нарушению всасывания только конкретных веществ и пищевых
продуктов. Неомицин вызывает обратимую инги-бицию деятельности дисахаридов,
приводит к повреждению слизистой оболочки тонкой кишки и неблагоприятно
воздействует на процесс всасывания жиров, нарушая процесс образования мицелл.
Колхицин приводит к остановке процесса деления клетки в метафазе,
нарушая тем самым нормальный процесс деления клеток слизистой оболочки
тонкой кишки. Холестирамин и колестипол связываются с желчными кислотами.
У пациентов, принимающих эти препараты, имеется повышенный риск развития
нарушения всасывания жиров. Очень часто тяжелое нарушение всасывания жиров
развивается у пациентов после резекции терминального отдела подвздошной
кишки (холестирамин и колестипол будут приводить к истощению запасов желчных
кислот у таких пациентов). У пациентов, которые длительное время принимают
холестирамин (без поддерживающего лечения витамином D и препаратами кальция),
развивается нарушение всасывания жирорастворимых витаминов, что сопровождается
развитием остеомаляции. Прием больших количеств антацидных препаратов,
содержащих алюминий, вызывает нарушение всасывания фосфора,
что, в свою очередь, вызывает тяжелые метаболические поражения костной
ткани (развитие остеомаляции) и нарушение функции почек. Хронический прием
слабительных препаратов в избыточных количествах также может приводить
к возникновению различных нарушений всасывательной функции кишки и синдрому
мальабсорбции.
18. Какие паразитарные
заболевания могут приводить к развитию синдрома мальабсорбции?
Giardia lamblia вегетируют
в верхних отделах тонкой кишки и в той или иной степени влияют на всасывающую
функцию тонкой кишки. Они конкурируют со слизистой оболочкой тонкой кишки
за питательные вещества, могут расщеплять соли желчных кислот и таким образом
влиять на всасывание жиров; могут также вызывать повреждение слизистой
оболочки тонкой кишки, особенно у пациентов с иммунными нарушениями. У
пациентов с недостаточностью IgA, инфицированных Giardia lamblia, клиническое
течение заболевания особенно тяжелое, и у них бывает очень трудно удалить
возбудитель из организма даже при соответствующем лечении. Coccidia
являются внутриклеточными паразитами, живущими в цитоплазме клетки,
которые могут вызывать тяжелый синдром мальабсорбции и профузную диарею
у пациентов как с нормальной иммунной системой, так и с различными нарушениями
иммунитета. Характерным патогенным паразитом человека является Isospora
belli. Этот паразит при исследовании только кала диагностировать достаточно
трудно, потому что он редко образует ооцисты. Для выявления этого возбудителя
необходимо выполнять биопсию слизистой оболочки тонкой кишки.
Хорошо известно, что паразиты
из семейства червей вызывают развитие тяжелого синдрома мальабсорбции.
Diphyllobothrium latum, ленточный червь, который обычно попадает
в организм человека из сырой рыбы, вызывает недостаточность витамина В12.
Значительные инвазии Strongyloides stercoralis, представителей семейства
нематод, достаточно часто встречаются у людей, особенно при наличии тех
или иных нарушений иммунной системы. Они могут вызывать стеаторею и энтеропатию
с потерей белка. Capillaria philippmensis - достаточно редкий паразит
семейства нематод -встречается у жителей Филиппинских островов. Он вызывает
достаточно тяжелый синдром мальабсорбции и приводит к значительной потере
белков, хотя точный механизм действия этих паразитов не ясен.
19. Могут ли какие-либо
вирусы вызывать развитие синдрома мальабсорбции?
Вирус иммунодефицита человека
(ВИЧ) может вызывать синдром мальабсорбции в тех случаях, когда он приводит
к развитию энтеропатического синдрома, характеризующего профузным поносом
и стеатореей.
20. Избыток каких гормонов
вызывает стеаторею, и каков механизм их действия? Гастринома (синдром
Золлингера-Эллисона) выделяет гастрин, за счет чего значительно
увеличивается объем кислой желудочной секреции. Хотя чаще всего синдром
Золлингера-Эллисона проявляется хронической язвой, в 10 % случаев он проявляется
диареей, причем у большей части этих пациентов имеется различная степень
сте-атореи. У пациентов с синдромом Золлингера-Эллисона избыток соляной
кислоты, вырабатываемой в желудке, ведет к необратимому разрушению липазы
в двенадцатиперстной кишке и подавляет способность бикарбонатов двенадцатиперстной
кишки и поджелудочной железы нейтрализовать этот процесс.
Соматостатинома вырабатывает
большое количество соматостатина, который может вызывать стеаторею
за счет подавления секреции пищеварительных ферментов поджелудочной железы.
21. Что такое синдром
короткой кишки?
Синдром короткой кишки развивается
у пациентов, у которых удален большой участок тонкой кишки, вследствие
чего значительно уменьшается ее всасывающая поверхность, что приводит к
нарушению всасывания питательных веществ и другим нарушениям. Хотя короткая
кишка не всегда является короткой в прямом смысле слова, резекция более
100 см конечного участка подвздошной кишки с сохранением про-ксимальных
отделов тонкой кишки иногда даже значительной длины может вызывать клиническую
картину, напоминающую классический синдром короткой кишки по причине невозможности
всасывания солей желчных кислот или витамина В12 после потери
такого большого участка подвздошной кишки.
В острой стадии после потери
большого участка тонкой кишки у пациента часто развивается гипергастринемия,
в результате чего увеличивается продукция соляной кислоты, что в значительной
степени увеличивает риск развития хронической язвы. По истечении определенного
периода времени все эти изменения постепенно уменьшаются и у пациента может
развиваться некоторая адаптационная гипертрофия тонкой кишки с улучшением
всасывания питательных веществ. К осложнениям синдрома короткой кишки относятся
гипероксалурия с образованием оксалатных камней в почках, избыточные потери
воды и электролитов, недостаточность многих витаминов и минералов, избыточный
рост бактерий вследствие нарушений двигательной активности тонкой кишки,
образование желчных камней, метаболические изменения в костях и развитие
жировой дистрофии печени.
22. Опишите лучший, по Вашему мнению,
способ обследования пациентов с подозрением на наличие синдрома мальабсорбции.
Данные анамнеза и результаты
объективного обследования нередко могут сразу указать на какую-либо специфическую
возможную причину развития синдрома мальабсорбции. При обследовании таких
пациентов лучше всего организовать диагностику таким образом, чтобы для
постановки правильного диагноза выполнять по возможности наименьшее количество
различных тестов и исследований. Алгоритм такого диагностического поиска,
указанный ниже, позволяет приблизиться к решению проблемы диагностики синдрома
мальабсорбции логическим путем. При обследовании таких пациентов следует
пользоваться этим алгоритмом как руководством к действию, хотя всегда следует
помнить, что каждый пациент имеет свои уникальные особенности, которые
могут приводить к соответствующим отклонениям от установленных путей.
23. Существует ли какое-либо специфическое
лечение синдрома мальабсорбции после постановки окончательного диагноза
и выявления истинной причины? Что это за лечение?
Специфическое лечение различных
причин синдрома мальабсорбции
|
ДИАГНОЗ
|
ЛЕЧЕНИЕ
|
|
Нетропическая
спру (глютеновая болезнь) Тропическая спру Коллагенозная спру Болезнь Уиппла
Недостаточность лактазы Недостаточность других дисахаридов Избыточный рост
бактерий Абеталипопротеинемия (акантоцитоз)
|
Диета, не
содержащая глютен Соли фолиевой кислоты, витамин В12, тетрациклин
Стероидные гормоны Пенициллин G, стрептомицин, ТМП/СМЗ Добавки, содержащие
лактазу Диета с соответствующими добавками Антибиотики согласно чувствительности
бактерий Диета с низким содержанием жира и добавками жирорастворимых витаминов
|
|
Лимфангиэктазии
Болезнь Крона Эозинофильный энтерит Амилоидоз Недостаточность поджелудочной
железы Синдром короткой кишки
|
Лечение
основного заболевания Стероидные гормоны, 5-аминосалицилаты Стероидные
гормоны, кромолин Лечение основного заболевания Ферменты поджелудочной
железы Триглицериды со средними цепочками, диета с низким содержанием оксалатов,
ППП
|
|
Giardia
Isospora belli Diphyllobothrium latum Stmngyloides stercoralis
|
Метронидазол,
хинакрин ТМП/СМЗ Празиквантел Тиабендазол
|
Примечание. ТМП/СМЗ — триметоприм-сульфаметоксазол;
ППП — полное парентеральное питание.
Алгоритм обследования пациентов с признаками
синдрома мальабсорбции
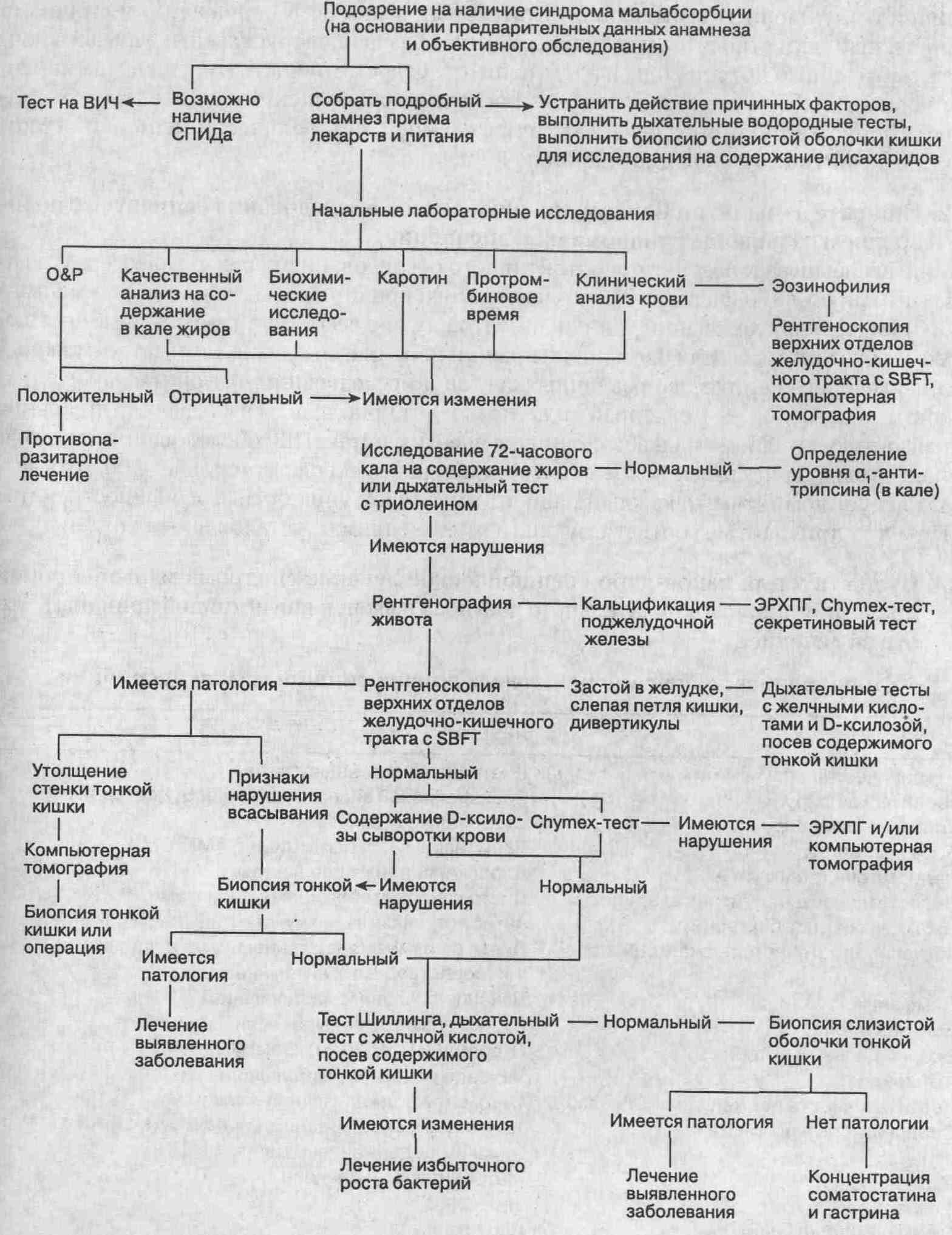
Алгоритм для обследования пациентов
с подозрением на наличие синдрома мальабсорбции (SBFT — осмотр тонкой кишки
с бариевой взвесью; ЭРХПГ — эндоскопическая ретроградная холангиопанкреатография;
О&Р — исследование кала на наличие паразитов и яиц гельминтов)
|
